Tests diagnostiques, comment! pas FIABLES !? @#/%#@@!

Ces derniers temps, on entend et on lit beaucoup de choses dans les médias, les réseaux sociaux, sur les tests diagnostiques COVID qui ne seraient pas fiables, avec des confusions parfois sur les différents tests. Je me propose de vous apporter quelques notions pour mieux comprendre ce qu’il se passe. Comprendre pourquoi parler de tests diagnostiques fiables n’a pas vraiment de sens, alors que par exemple un dépistage sérologique pourrait aboutir à 50% de personnes non immunisées pourtant détectées positives par le test. Comprendre pourquoi instaurer un « certificat d’ immunité » n’est pas une bonne idée. Comprendre le but recherché dans l’utilisation de tel ou tel test.
Je vais tenter de rester le plus simple possible, par conséquent, il manquera beaucoup de nuances à mon discours. Le but est de faire comprendre les grands principes des tests diagnostiques. Je vais me limiter ici aux tests binaires avec une réponse de type positif/négatif utilisés dans le dépistage ou le diagnostic des maladies comme en particulier dans le cas de la COVID19.
Une fois n’est pas coutume, je vais m’exprimer à la première personne même si cet article est le fruit d’un travail collectif. Je suis toutefois à l’origine de sa trame, et il est important que vous compreniez d’où je parle. Je suis vétérinaire rural. Je ne suis pas épidémiologiste mais notre profession est rodée à la gestion des épidémies. Une grande partie du travail d’un vétérinaire rural, est de gérer ou de participer à la gestion des épidémies à l’échelle du troupeau, d’une localité, d’une région voire dans des programmes nationaux. Nous sommes quotidiennement confrontés aux notions d’épidémiologie. De plus à titre personnel, j’ai une appétence pour cette discipline et les biostatistiques ce qui m’a amené à suivre des formations non diplômantes dans ces deux spécialités. Ce texte que je vous propose est un peu long et touffu. Il n’est pas forcément facile à lire mais il en vaut, je crois, le coup. J’ai essayé de le rendre le plus accessible possible au plus grand nombre.
Les valeurs qui caractérisent les tests diagnostiques
Dans un premier temps, abordons la notion de « fiabilité » d’un test. Ce terme n’est pas trop apprécié des épidémiologistes parce qu’il reflète dans le langage courant une notion erronée concernant les tests diagnostiques. La base pour caractériser « l’efficacité » d’un test, ce sont deux valeurs : la sensibilité et la spécificité. Ces deux valeurs sont constantes pour un test donné (enfin presque il y a bien quelques facteurs techniques de variations mais c’est du « détail » donc on va considérer ici qu’il n’y en a pas).
La sensibilité : c’est la capacité d’un test à détecter tous les malades. Un test avec une sensibilité de 95% détectera donc 95 personnes dans une population de 100 malades. Il y aura par conséquent 5% de faux négatifs.
La spécificité : c’est la capacité d’un test à ne détecter que les malades. (bien que sémantiquement fausse, on pourrait utiliser la formulation suivante : la spécificité c’est la capacité d’un test à détecter tous les patients indemnes). Un test avec une spécificité de 99% détectera donc, par erreur, 1 personne dans une population de 100 personnes saines. Il y aura 1% de faux positifs.
Ces deux valeurs permettent de calculer deux autres valeurs : le ratio de vraisemblance positive (=sensibilité/(1-spécificité)) et le ratio de vraisemblance négative (=(1-sensibilité)/spécificité). On verra un peu plus tard leur intérêt. Sachons juste à ce stade que ces deux valeurs permettent une approche bayésienne de l’interprétation des tests diagnostiques et qu’elles ne dépendent que des caractéristiques intrinsèques des tests.
L’autre donnée dont on a besoin, c’est la prévalence de la maladie ou de l’immunité dans une population :
- prévalence : nombre de personnes atteintes par la maladie à un instant T (au moment du test) ou nombre de personne ayant une immunité dans la population à un instant T.
Cette prévalence peut être connue dans le cadre de maladies régulièrement étudiées avec de multiples études épidémiologiques concordantes mais, le plus souvent, elle est estimée sur la base d’études épidémiologiques plus ou moins ponctuelles.
Avec ces données, on peut établir un tableau de contingence, c’est à dire un tableau qui représente les répartitions dans une population des malades et des sains en fonction du résultat au test (ne vous laissez pas intimider, c’est simple en fait), la taille de la population testée est nécessaire pour remplir le tableau mais on peut mettre n’importe quelle valeur, cela n’a pas d’impact sur les données et sur l’interprétation.
Prenons un exemple, soit un test avec une sensibilité de 95% (=0,95), une spécificité de 98% (=0,98), pour une maladie avec une prévalence de 10% (=0,1), avec une population de 100000, le tableau ressemble au Tableau 1 :
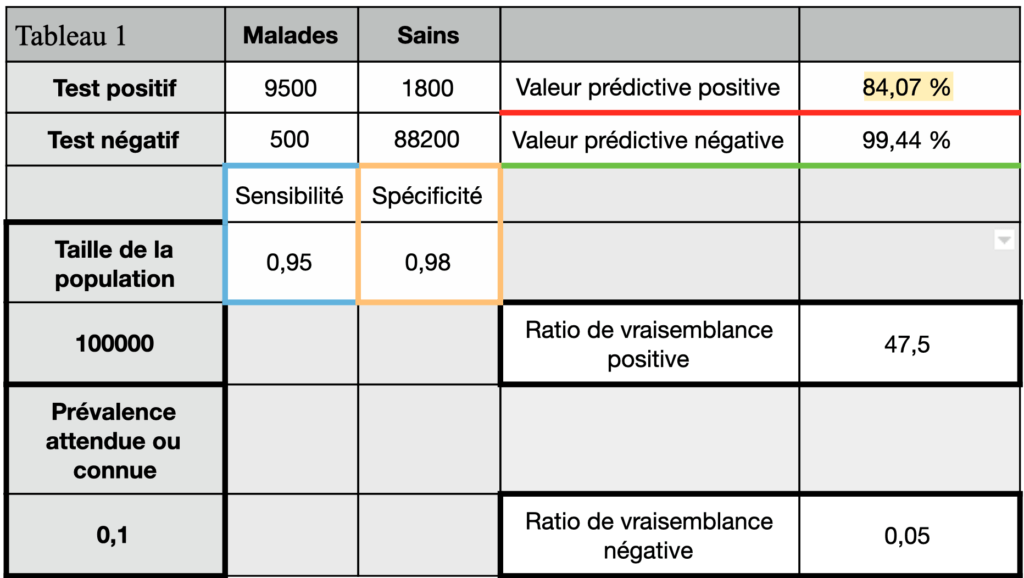
Pour remplir ce tableau, on reporte 2 lignes : une ligne tests positifs et une ligne tests négatifs et 2 colonnes : une colonne personnes malades et une colonne personnes saines. La connaissance de la prévalence permet de savoir combien de personnes sont dans la colonne malades et donc combien dans la colonne sains.
A partir de là, connaissant la sensibilité et la spécificité du test, on peut connaître le nombre d’individus dans chaque case et donc calculer les deux dernières valeurs qui nous intéressent, la valeur prédictive positive et la valeur prédictive négative :
- Valeur prédictive positive (VPP) : c’est le nombre de vrais positifs au sein de la population des positifs au test. Cette valeur va nous dire dans quelle proportion lorsque j’ai un test positif je peux considérer que la personne testée est malade. Ici elle vaut 84,07% = 9500 / (9500+1800).
- Valeur prédictive négative (VPN) : c’est le nombre de vrais négatifs au sein de la population des négatifs au test. Cette valeur nous permet donc de dire dans quelle mesure une personne testée négative est effectivement saine. Ici elle vaut donc 99,44% = 88200 / ( 88200 +500).
Ces deux valeurs sont sensibles à la prévalence de la maladie : elles varient d’une population considérée à l’autre. Ce sont toutefois ces valeurs qui vont aider les praticiens car ce qu’ils souhaitent connaître, c’est si la personne testée est malade lorsque le test est positif et inversement.
Maintenant que nous avons ces principes de base en tête, voyons comment on peut les utiliser pour comprendre la situation actuelle. Pour faire les manipulations vous même, vous pouvez télécharger le tableau au format excel ici. Prenez le temps de bien comprendre comment fonctionne ce tableau.
Dans la gestion de l’épidémie actuelle de COVID19, on rencontre deux grands types de tests : les PCR et les tests sérologiques.
Les tests diagnostiques PCR
Les PCR (RT-qPCR pour utiliser l’acronyme complet) sont des tests diagnostiques qui vont :
- repérer le matériel génétique du virus (de l’ARN)
- en le transformant d’abord en ADN (« RT » ça veut dire reverse transcriptase et cette enzyme sert justement à ça),
- puis en l’amplifiant par cycle et en regardant à chaque cycle si le test se positive,
- le nombre de cycles nécessaires à la réaction permet alors de savoir approximativement la « charge » du prélèvement (c’est la signification du « q » dans l’acronyme pour quantitative).
Ce test permet donc de savoir si la personne prélevée excrète ou non du virus (pour faire court parce que c’est plus subtil que ça). Il va donc être intéressant dans deux situations :
- aider à confirmer qu’une personne malade cliniquement est bien atteinte par ce virus et non par un autre pathogène.
- dans le cadre d’un dépistage massif, détecter des personnes porteuses du virus à priori excrétrices afin de les isoler pour ne pas qu’elles contaminent les autres personnes.
On ne va alors pas s’intéresser aux mêmes caractéristiques du test selon la situation 1 ou 2.
1. Si on teste une personne malade cliniquement
Dans ce cas, ce qui nous intéresse c’est dans quelle mesure le test confirme ou non le diagnostic clinique. Ici la spécificité des tests PCR étant quasi 100%, le raisonnement peut prendre un raccourci : si le test est positif le malade porte le virus en quantité suffisante pour faire réagir le test, il est très très probablement atteint de la COVID.
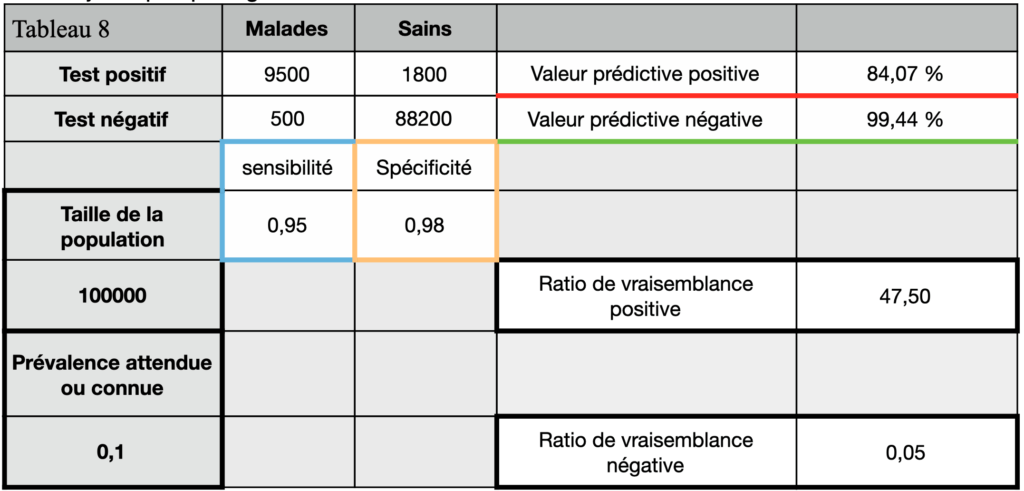
Par contre si le test est négatif alors il faut s’intéresser au ratio de vraisemblance négative. On utilise pour ça un diagramme : le nomogramme de Fagan.
Le praticien a, avant de faire le test un certain degré de certitude, exprimé en %, que le malade est atteint. Par exemple, supposons qu’il estime cette probabilité d’être malade de 70%. Il fonde cette estimation sur la base de l’interrogatoire du patient, de l’examen clinique et de données épidémiologiques. Il note sur la colonne de gauche cette valeur de 70%. Comme le test est négatif, il reporte sur la colonne du milieu la valeur du ratio de vraisemblance négative, dans notre exemple 0,3 (voir le tableau de contingence (Tableau 2) ci-dessous).
Le praticien trace enfin la droite passant par ces deux points. Il lit ensuite la probabilité après test que le patient soit malade : ici environ 40% ce qui n’est pas négligeable du tout. Il convient alors d’être très prudent dans ses affirmations.
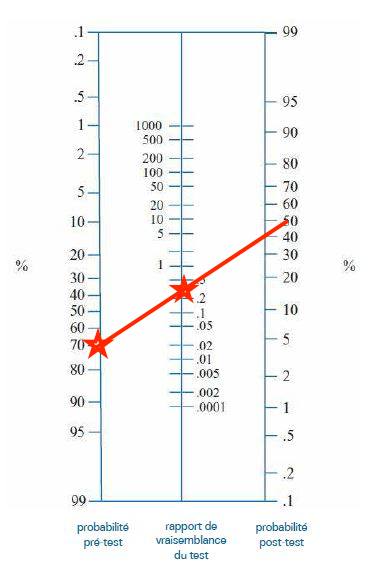
(En toute théorie on devrait appliquer la même méthode avec le ratio de vraisemblance positive pour un résultat positif mais la spécificité étant quasi de 100% alors le RVP est tel que la probabilité calculée après le test grâce au diagramme sera toujours de 100% même si on part d’une probabilité initiale très faible)
Il s’agit donc ici d’une approche clinique du résultat de l’analyse. On utilise les ratios de vraisemblance et non les valeurs prédictives parce que ces dernières sont calculées pour une population générale et non pour un patient présentant tels ou tels symptômes orientant déjà le diagnostic et justifiant l’utilisation du test.
2. Dans le cadre d’un dépistage massif
Dans une population sans s’intéresser aux personnes particulièrement malades, il faudra alors se reposer sur les valeurs prédictives. Ce qui nous intéresse puisqu’on teste pour détecter des personnes contagieuses, c’est de dépister le plus possible d’excréteurs quitte à en détecter trop. On veut casser la transmission du virus. Par convention, on parlera de “malades” pour ces excréteurs même s’ils n’ont pas de symptômes.
Par exemple dans le tableau suivant, pour une population tout-venant avec une prévalence de 10%, un test avec une sensibilité de 70% (dans les quelques publications que j’ai lues la sensibilité clinique des tests PCR COVID variait entre 55 et 70% (ici ils parlent même de 30 à 60% (2)) et une spécificité de 99,99 %, on voit dans le tableau 2, que:
- si le test est positif on a 0,13% de chance de se tromper,
- tandis que s’il est négatif on a 3,23 % de se tromper.
Ces 3,23%, qui ne seront donc pas contraints, seront en fait malades et donc potentiellement excréteurs (et 0,13% des gens contraints ne seront en fait pas porteurs).
Peut-on accepter ce risque ?
Cette décision se prend au vu de la contagiosité de la maladie et de la situation politique et économique.
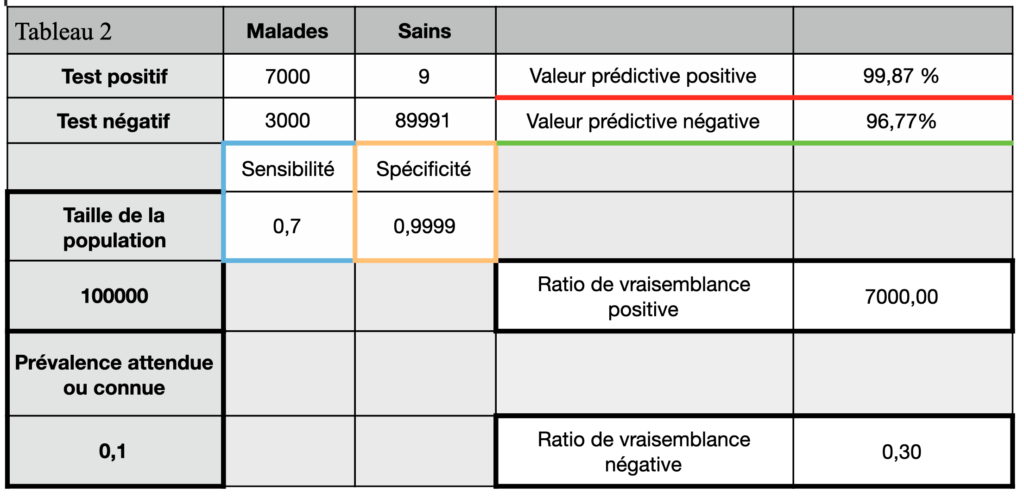
Si on fait varier la prévalence, car on va choisir de prélever une population plus à risques avec une prévalence attendue plus élevée, on voit alors qu’on va contraindre vraiment peu de personnes en trop (0,03%) par contre environ 11,39% des personnes non contraintes seront potentiellement excrétrices. La décision de gestion de la crise pourra être différente au moins dans cette sous-population (Tableau 3).
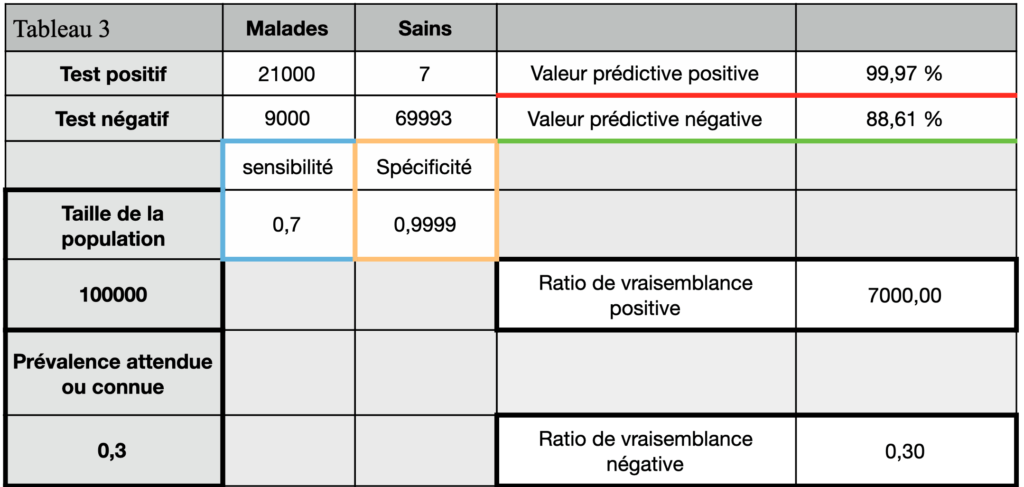
Il est intéressant de voir que si on prend la valeur basse de la sensibilité (55%), alors la valeur prédictive négative diminue encore plus (Tableau 4).
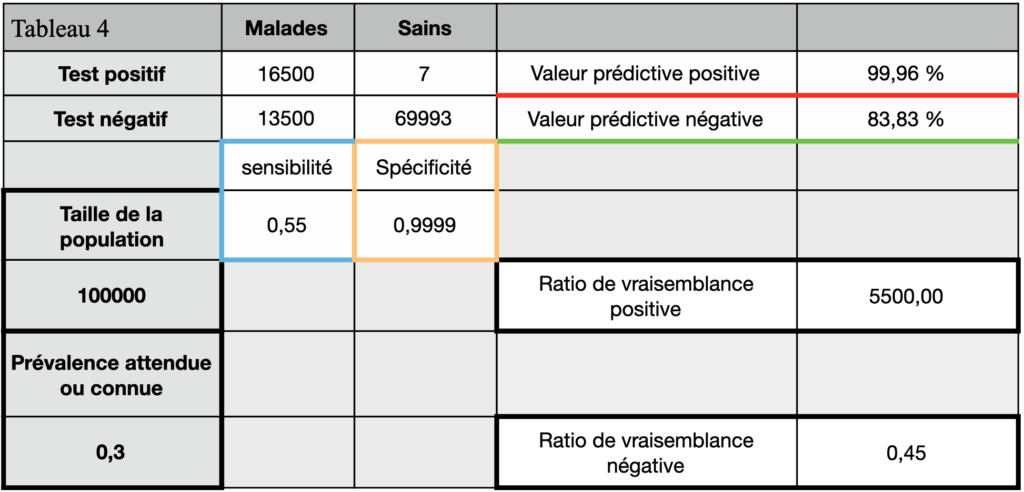
Donc au final en fonction des caractéristiques du test et de la prévalence de la maladie, on doit répondre à la question suivante : quelle proportion d’excréteurs non contraints sommes-nous prêts à accepter au sein de la population générale ?
Comme on ne peut pas tester tout le monde, dans les faits, on mélange l’approche clinique et l’approche gestion de la population afin de réduire au maximum le nombre d’excréteurs non contraints. Ceci couplé avec les gestes barrières et la distanciation sociale devant aboutir à une diminution de la transmission de la maladie. D’autant plus que l’isolement des positifs ne sera que temporaire jusqu’à ce qu’ils ne soient plus excréteurs.
Les tests diagnostiques sérologiques
Les tests diagnostiques sérologiques, eux, servent à détecter si les gens ont été infectés par le virus, en cherchant les traces de leur réaction immunitaire. En partant du principe que si leur test est positif, il sera considéré qu’ils auront eu la maladie, éventuellement de manière asymptomatique et auront développé une immunité protectrice. Ils pourront donc circuler librement. Notons qu’à l’heure actuelle, on ne sait pas si l’immunité est protectrice.
Mais laissons ce point de côté et concentrons-nous sur les tests uniquement. Là encore, on peut utiliser les tests soit dans le cadre d’un dépistage massif sur des gens dont on ne sait pas, à priori, s’ils ont été contaminés ou alors pour confirmer ou infirmer une suspicion de contamination. Actuellement, on trouve un peu de tout en terme de qualité de tests, en allant du très mauvais au très bon. On va considérer qu’on a un test avec une sensibilité de 95% (valeur assez fréquente dans les tests sérologiques, cela influencera peu, de toute façon, le résultat de la discussion). On va faire varier la spécificité du test, de 90 à 99%, et la prévalence de l’immunité vis à vis de la maladie au sein de la population, de 2% à 20%.
1- Tests diagnostiques sérologiques dans le cadre d’un dépistage massif
Ici ce qu’on souhaite détecter, c’est, encore une fois, tous les positifs mais non pas pour les contraindre mais pour leur permettre de circuler librement en considérant qu’ils ne peuvent plus être malades et ne peuvent donc plus transmettre la maladie. Et on souhaite que les personnes que l’on pense positives le soit effectivement. Par convention, on va considérer que les personnes ayant séroconverti ont été malades même si dans certains cas elles n’ont pas exprimés de symptômes.
Ici, c’est donc la valeur prédictive positive qui va nous intéresser.
Pour une prévalence de 10% et une spécificité de 90% on voit dans le tableau 5 suivant que près de la moitié des gens considérés comme non à risque (positif au test) sont en fait des personnes qui peuvent être malades dans un avenir proche et transmettre la maladie.
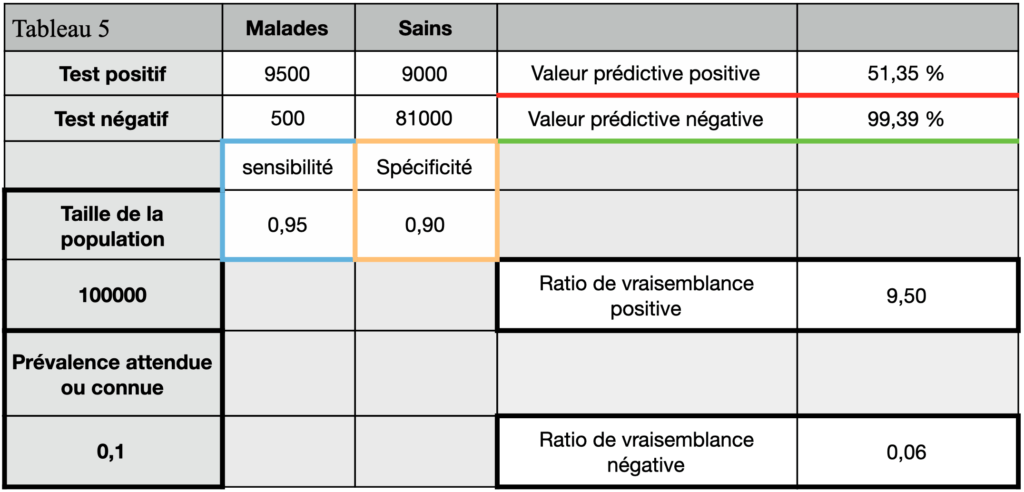
Avec une spécificité de 90% toujours mais une prévalence de 5% (ce qui est donné à peu près pour la population française). Alors là c’est les deux tiers des gens ayant un test positif qui ne sont pas protégés alors qu’ils pensent l’être ! (Tableau 6)
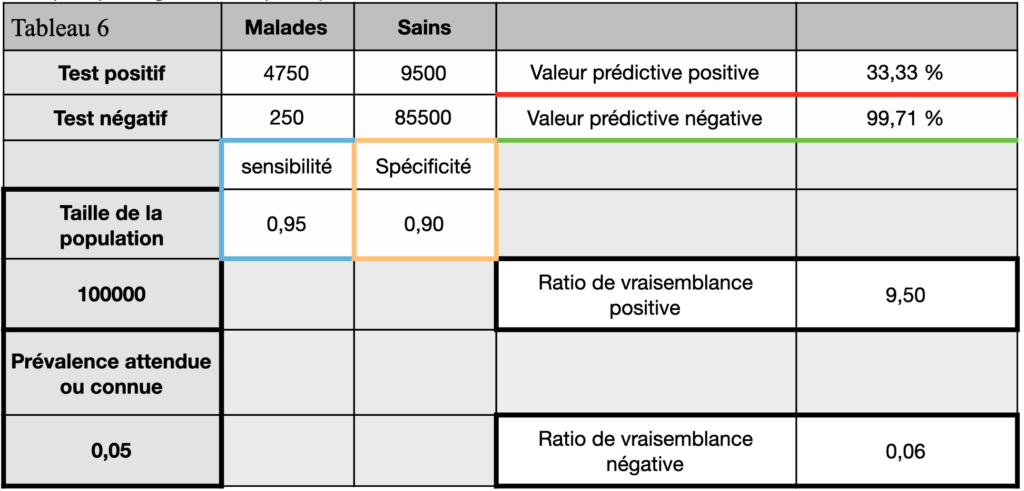
Avec une spécificité de 95% et cette prévalence de 5 %, c’est encore la moitié des gens ayant un test positif qui ne sont, dans les faits, pas protégés ! (Tableau 7)
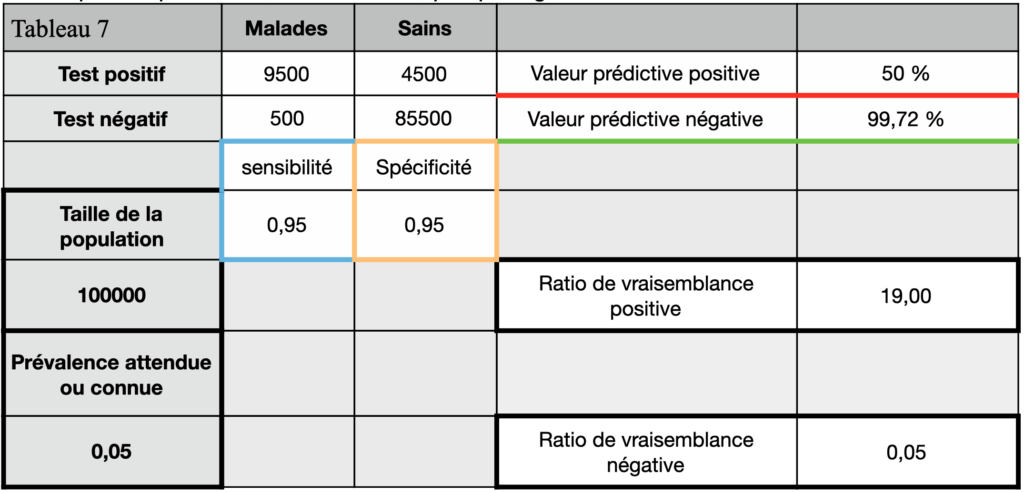
Avec une spécificité de 98% et une prévalence de 10%, il y a encore 16 % de positifs qui ne sont toujours pas protégés (Tableau 8).
On peut alors faire un tableau qui montre les variations de la valeur prédictive positive en fonction de la spécificité et de la prévalence.

La question à laquelle on doit répondre, est quelle est la proportion de personnes circulant librement pouvant contracter la maladie alors qu’ils croient être protégés, nous sommes prêts à accepter ?
Si on place le seuil à 10% avec une prévalence de la maladie de 10% minimum, alors avec un très bon test (99% de spécificité), c’est acceptable, Si le test est un tout petit peu moins bon 98% de spécificité alors il faudrait que la prévalence de l’immunité vis à vis de la maladie soit de 20% ! Or la prévalence dans la population française est estimée à 5% voire un peu plus (entre 3,5 et 10,3% d’après (1) ). On peut donc espérer au mieux avoir un seuil à 17% de personnes potentiellement fragiles laissées en libre circulation pour un très bon test qu’on est pas sûr d’avoir !
On voit qu’un test qui pourtant à des caractéristiques honorables avec 95 % de sensibilité et 98% de spécificité n’est pas du tout adapté pour du dépistage massif avec les objectifs qu’on veut se fixer.
C’est pour cela que la solution du dépistage sérologique massif n’a pas été retenue. (Ajouté au fait qu’on a des doutes concernant la qualité de la protection de l’immunité acquise). Il est toutefois possible qu’un test à 99,9% de spécificité soit commercialisé, on pourra alors envisager le dépistage sérologique massif. Ou alors la prévalence des personnes immunisées augmentera suffisamment pour que l’utilisation du test sérologique devienne acceptable en dépistage : toujours avec notre test à 95% de sensibilité et 98% de spécificité alors la valeur prédictive positive serait de 98% dans le cas d’une prévalence de 50%.
2- Tests sérologiques dans le cadre d’un diagnostic individuel
Dans ce cadre, par exemple, si on a eu une maladie qui pouvait être la COVID, on peut faire un test pour le confirmer. Comme pour les tests diagnostiques PCR, dans ce cadre, on utilisera les ratio de vraisemblance positive et négative, et non les valeurs prédictives, avec le nomogramme de Fagan, pour l’interpréter. Mais ce n’est valable qu’individuellement. Dans l’exemple du test avec 95% de sensibilité et 98 % de spécificité, si on pense, avant de réaliser le test, que la probabilité d’avoir contracté la maladie est de 70% (symptômes concordants mais peu marqués, personne testée positive avec qui on a eu un contact, etc) alors le test positif permet d’augmenter la confiance à un peu plus de 95%, tandis qu’un test négatif nous diminue celle-ci à 10%.
Si on part d’une probabilité de 10% avant le test celui-ci permet de croire à 90% à la contamination s’il est positif ou d’exclure (<1%) la contamination s’il est négatif.
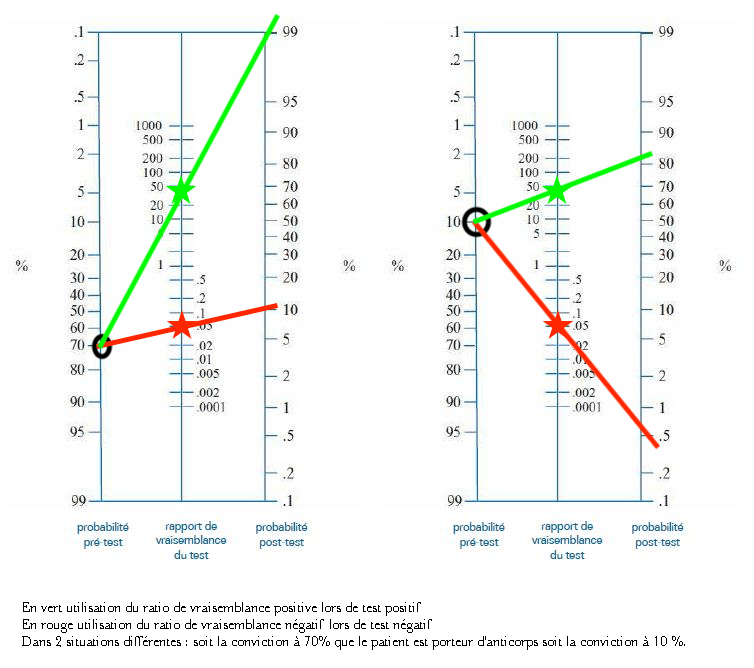
On voit dans cet exemple que le test est parfaitement adapté à un diagnostic individuel sur un patient suspect d’avoir été malade.
Conclusion
Donc le test sérologique est tout à fait valable dans le cadre d’une utilisation clinique mais il est toutefois insuffisant dans le cadre d’un dépistage massif. A l’inverse les tests PCR ont tout à fait leur place dans une stratégie de dépistage massif mais doivent être interprétés avec prudence s’ils sont négatifs lors de diagnostic individuel. C’est pour cela que parler de la fiabilité d’un test n’a pas de sens. Il vaudrait mieux parler de l’adéquation d’un test avec l’objectif visé.
Dans cette présentation je n’ai abordé que les caractéristiques intrinsèques des tests diagnostiques. D’autres facteurs viennent dégrader la qualité des résultats. Ce qu’on appelle le préanalytique (la qualité du prélèvement, son stockage et son transport jusqu’à analyse), des variations liés aux laboratoires (un même test réalisé par deux laboratoires différents peut avoir des résultats différents), des variations liées aux manipulateurs (dans un même laboratoire avec la même machine deux expérimentateurs peuvent avoir des résultats différents pour un même test), etc. Le préanalytique peut avoir un impact non négligeable sur les résultats de PCR, beaucoup moins sur un test sérologique mais ce dernier sera plus sujet aux effets laboratoires et manipulateurs.
DV Chantreau Jérôme. Vice Président de l'association les Zétérinaires Membre de la commission Vaches Allaitantes de la SNGTV Et avec le relecture attentive et constructive de la team Zétérinaires
Bonjour, un grand merci pour cet excellent article, et le fichier excel qui permet de se faire rapidement une idée de différentes situations!
J’ai une question naïve: comment estime-t-on la spécificité/sensibilité d’un test? Cela requiert, il me semble, de disposer d’échantillons de population dont on est sûr qu’ils sont sains/malades… mais cet état de santé est déterminé à partir… d’un autre test?
Aussi, pourriez-vous donner une référence pour la spécificité des test PCR? L’article wikipedia sur le sujet (https://fr.wikipedia.org/wiki/Test_diagnostique_du_SARS-CoV-2) indique qu’elle n’est que de 75% pour les tests effectués avant mai 2020, alors que vous mentionnez une valeur de 99% (il me semble important de corriger l’article wikipedia s’il est erroné, vu la consultation importante de cette ressource).
Bonjour
pour répondre à votre question comment on estime la spécificité et la sensibilité d’un test. Souvent il s’agit de comparer avec un autre test de référence souvent plus compliqué à mettre en oeuvre mais dont la méthodologie garanti un très très faible nombre de faux positifs et négatifs (mise en évidence du pathogène par exemple par des moyens optiques ou des cultures. On parle de Gold standart. Parfois pour calibrer les tests on utilise des combinaisons de test.
Concernant la spécificité du test PCR à l’époque de l’écriture de cet article il n’ y avait pas de publications concernant sa spécificité. Nous étions parti de l’hypothèse qu’elle est la même que pour la majorité des tests PCR (qui frôle généralement les 100%). Je suis très étonné de ce chiffre de 75% qui me parait totalement irréaliste et semble rejoindre la polémique sur le CT. J’essaierai de voir si je trouve une référence sur le sujet merci en tout cas d’avoir attiré notre attention sur ce sujet.
Un grand merci pour votre réponse rapide. Je suppose que vous voulez dire RT et non CT (mais je ne connais essentiellement rien à la variété des tests PCR)? Je me rends compte que mon inquiétude était quand même exagérée, car si la spécificité des tests était moindre, cela invaliderait surtout la PCR comme outil de dépistage (et on ne l’utilisait pas à cette fin il y a quelques mois), mais pas comme outil pour isoler les personnes contagieuses, puisque la VPN reste très élevée avec une prévalence de la maladie inférieure à 10% (VPN=0,96 pour une spécificité de 75% et une sensibilité de 70% si la prévalence est de 10%).
Bonjour,
Félicitations, un bon goude djobe, la preuve, j’ai l’impression d’avoir tout compris…
Une question de profane, quand je sévissais encore, j’expliquais que la valeur prédictive positive (faible pour un biquet asymptomatique) augmentait en refaisant le test (positif œuf corse), même le même jour, même avec le même type de test de la même marque (j’en changeais par pure paresse d’avoir à me lancer dans des explications longues et possiblement non convaincantes).
Mon pourquoi à moi : on change la prévalence de la machinose dans la population asymptomatique non testée contre la prévalence de la même machinose dans la population des biquets asymptomatiques positifs, prévalence qui est forcément supérieure.
Me trompé-je ? Et si oui, où, quand, comment, pourquoi e tutti quanti…
Bonne journée
BL
Oui c’est exactement ça : lorsque le premier test est positif alors le biquet est soit un vrai positif soit un faux positif. On n’a plus ni les vrais et ni les faux négatifs dans la nouvelle population. Si la sensibilité et la spécificité du test sont supérieurs à 50% (ce qu’on souhaite quand même un minimum sauf cas très particulier) alors forcément la prévalence de la population des biquets positifs au premier test est supérieure à celle des biquets de la population globale. Par conséquent, la valeur prédictive positive du second test est supérieure au premier.